ダブルチェックは本当に有効? 有効性や方法について解説!
公開日: 2024年5月23日 14:51
仕事を進める際のミス防止策として、2人以上で確認するダブルチェックが一般的に用いられています。ダブルチェックはもちろん医療現場でも求められる仕組みです。医療現場では一つのミスが健康や命に影響を及ぼしかねないため、ダブルチェック体制を敷いてミスを軽減することが大切です。
本記事では医療におけるダブルチェックの有効性やダブルチェックの方法などを解説します。記事の内容を参考にダブルチェックの方法を見直しましょう。
医療におけるダブルチェックの有効性
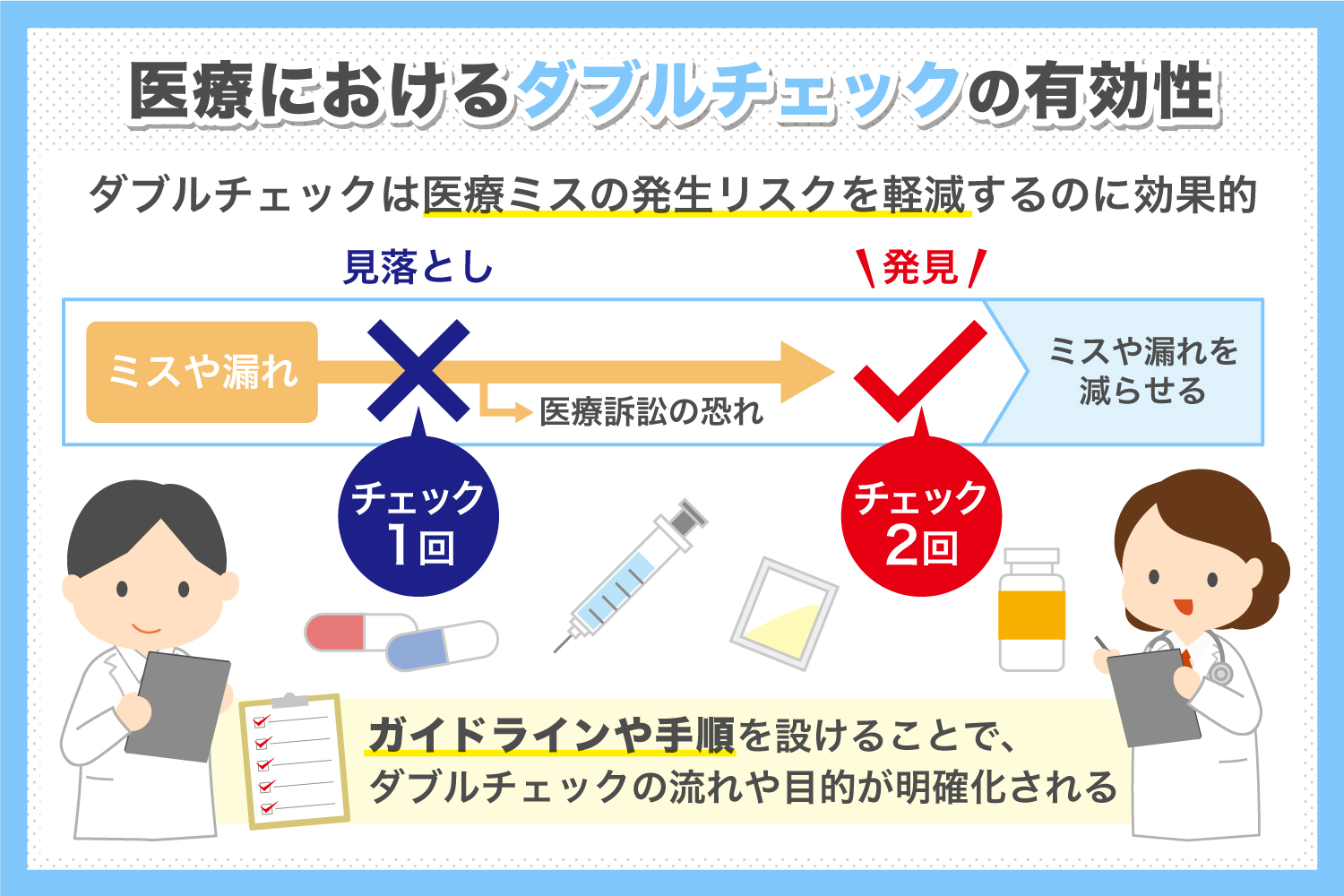
医療現場でダブルチェックが求められる理由は、医療ミスの発生リスクを軽減するためです。医療現場において、医療ミスは患者の命に関わる重大なリスクとなり得ます。またチェックを1回しか行わなかったことで医療ミスが発生すると、医療訴訟につながる恐れもあります。
このような医療ミスの発生リスクを軽減するのに効果的なのが、ダブルチェックです。
ダブルチェックはガイドラインや手順に沿って行う
ダブルチェックによって医療ミスの発生リスクを抑えるためには、ガイドラインや手順を設けておきましょう。ダブルチェックの流れや目的が明確化されるため、ダブルチェック時にミスが発生するリスクを軽減できます。
またチェックをする医療従事者が患者さんの症状や状態、治療法について適切な知識を備えておくことも必要です。
ダブルチェックは健康診断においても重要
ダブルチェックは実際に患者さんの治療にあたる臨床現場だけでなく、健康診断でも重要です。健康診断で検査される項目の代表例を紹介します。
- 血圧
- 脂質
- 肝機能
- 血液一般
- 心機能
- 肺
- 乳がん
- 子宮頸がん
※参考:全国健康保険協会.「鹿児島支部」."生活習慣病予防健診委託機関による健診結果の誤通知
自治体によるがん検診では二重読影が求められる
自治体では肺がんや胃がん、乳がんなどの早期発見を目指すためにがん検診を実施しています。自治体におけるがん検診の指針の一つとして定められている(※)のが二重読影です。二重読影とはがん検診で撮影したエックス線検査の結果を2人の医師が見ることを意味します。 企業などが実施する職域のがん検診も、自治体の指針に沿って実施されるのが一般的です。※参考:厚生労働省.「がん予防重点健康教育及びがん検診実施のための指針(令和6年2月14日一部改正)」.
ダブルチェックの方法は7つ
一般的なダブルチェックの方法は次の通りです。- 1人連続型
- 1人時間差型
- 1人双方向型
- 2人連続型
- 2人連続双方向型
- クロスチェック
- トリプルチェック
2人連続型
2人連続型とは2人のスタッフが連続してチェックする方法です。医療現場に限らず、一般的な企業でも広く導入されているダブルチェック体制です。 例えば患者さんに薬を処方する場合、次のように進めていきます。- 1回目:Aさんが処方箋を読み上げ、薬剤を確認する
- 2回目:Bさんが処方箋を読み上げ、薬剤を確認する
2人連続双方向型
2人連続双方型とは、2人のスタッフがそれぞれの視点からチェックする方法です。例えば次のように進めていきます。- 1回目:Aさんが処方箋を読み上げて薬剤を確認する
- 2回目:Bさんが薬剤を確認してから処方箋を確認する
クロスチェック
クロスチェックとは、1回目のチェックとは異なる視点で、もう1人が2回目のチェックを行う体制です。例えば医師が発行した処方箋を、医師とは異なる視点で薬剤師がチェックする流れが該当します。 クロスチェックもミスや漏れを発見しやすい方法ですが、工数や時間がかかってしまう傾向にあります。トリプルチェック
3人体制でチェックする方法がトリプルチェックです。3人で1回ずつチェックするため、ダブルチェックよりも見落としに気づきやすくなります。しかし3人でチェックするため、ダブルチェックよりも工数やコストがかかります。 またトリプルチェックは他の誰かが見てくれるだろうという気持ちにつながる恐れがあるため、担当者は他に2人が見ているからといって油断せず、責任感を持ってチェックに取り組まなければなりません。ダブルチェックでもミスが発生する理由
ダブルチェック体制を敷いていてもミスが発生することがあります。ダブルチェック体制におけるミス発生の理由は次の通りです。- 担当者のスキル不足
- チェックのための時間不足
スキルが不足している担当者がチェックを担当してしまうと、漏れやミスに気づかずにチェックを完了してしまう恐れがあります。
また先述の通り医療現場におけるダブルチェックは2人以上で担当することが好ましいです。人手が不足している医療機関では、ダブルチェックに十分な時間が確保できず、チェック漏れや他の業務のミスにつながりかねません。
例えばエックス線検査の結果の読影について十分な経験を誇るスタッフが在籍している医療機関であっても、人手が不足しているとダブルチェックに十分な時間を割けず、がんなどの病態の兆候を見逃してしまうことがあるかもしれません。
専用のサービスを活用することでダブルチェック体制を確立可能
人手不足やスキル不足が原因でダブルチェックの体制が確立できない場合は、専用のサービスを活用するのがおすすめです。例えば人手不足によってエックス線検査の結果を二重読影する体制が整えられない医療機関であれば、サービスを活用して読影を外部に委託することで、ダブルチェックが可能です。
ダブルチェックで医療ミスを軽減しよう
医療機関での医療ミスを軽減するには、1人の担当者によるチェックだけでなく、2人以上の担当者によるダブルチェックを実施しましょう。またダブルチェック体制は臨床現場だけでなく、健康診断などにおいても求められます。自治体によるがん検診で撮影したエックス線検査の結果は、2人の医師が確認する二重読影の実施が指針に定められており、ダブルチェックは重要だと位置づけられています。
人手不足やスキル不足などが原因で、ダブルチェックの体制を整えるのが難しい場合は、専門のサービスを活用するのも一つの手です。
遠隔診断支援サービス「ホスピネット」では、検査結果を画像送信することで、遠隔地にいる読影医からレポートを受け取ることが可能です。そのため人手が不足している医療機関であっても、ダブルチェック体制を敷けます。また「ホスピネット」内での読影レポートのダブルチェックも依頼できます。遠隔診断支援サービス「ホスピネット」を活用したダブルチェックで、医療ミスのさらなる軽減を目指しましょう。


